Les Lymphœdèmes
Le lymphœdème
Le lymphœdème est une augmentation de volume d’une partie du corps liée à une accumulation de lymphe dans les tissus sous-cutanés.
Il touche le plus souvent les membres inférieurs ou supérieurs, mais aussi la face, le tronc, les organes génitaux, les seinsLe lymphœdème du seinA venir…Encart explicatif sur le lymphœdème du sein ou l’abdomen.
Un lymphœdème peut entraîner des lourdeurs du membre atteint, un inconfort mais aussi des douleurs.
Par son poids il génère des troubles de la statique, des douleurs articulaires, rachidiennes avec des irradiations dans le membre, des douleurs à type de fourmillements, engourdissements, brûlures, sensation d’étau, ces douleurs lancinantes peuvent être permanentes non calmées par le repos. Il peut s’y ajouter des épisodes douloureux transitoires plus intenses, aigus voire insupportables à type de décharges électriques, coup de poignard.
Il modifie l’image corporelle et peut générer un handicap avec un retentissement sur la vie personnelle, familiale, sociale et professionnelle avec altération de la qualité de vie.
![]()
Quand une douleur apparaît ou augmente, il faut rechercher une surinfection, une thrombose veineuse profonde, une affection tumorale et, en cas de lymphœdème secondaire, une récidive cancéreuse mais aussi une atteinte neurologique, une artérite ou une sténose veineuse.
Il est double :
- Le système lymphatique sert à éliminer les résidus provenant du métabolisme de nos cellules, c’est-à-dire évacuer par un système de canaux de plus en plus gros les déchets, les virus, les bactéries, les grosses protéines et l’eau accumulés dans les tissus.
- Il a un rôle dans la défense immunitaire. Il transporte les anticorps et les macrophages, nécessaires à la défense contre les infections.
Ainsi lors d’une infection, l’agent infectieux se retrouve très rapidement dans la lymphe, avant d’arriver au niveau d’un ganglion lymphatique, où se concentrent les lymphocytes, cellules immunitaires qui vont détruire cet agent infectieux.
Le système lymphatique (80% du réseau est superficiel sous-cutané et 20% profond) par son anatomie et sa fonction dans l’organisme peut se comparer à un réseau maillé, comme un filet de pêche, immédiatement sous la peau qui récupère l’excédent liquidien et les toxines qu’il envoie dans des vaisseaux plus gros, situés en profondeur et qui sont pourvus d’un système de valvules comme les veines.
Ces vaisseaux vident leur contenu dans les ganglions, véritables réservoirs qui filtrent, nettoient et renvoient la lymphe épurée dans la circulation veineuse. Les ganglions superficiels sont situés à la racine des membres et dans le plan profond surtout près des viscères. Les ganglions sont de véritables usines de traitement de déchets que véhicule le système lymphatique. La circulation lymphatique superficielle est parallèle au système veineux superficiel au niveau des membres en particulier.
Tout le corps dispose de vaisseaux lymphatiques et la lymphe est drainée vers le cœur droit.
La lymphe venant des membres inférieurs, l’hémicorps gauche et le membre supérieur gauche circule par le canal thoracique, rejoint la veine sous-clavière gauche pour rejoindre le cœur. La lymphe drainée par le membre supérieur droit et l’hémithorax droit rejoint la grande veine lymphatique qui se jette dans la veine sous-clavière droite avant de rejoindre le cœur.
A la différence du réseau sanguin, le système lymphatique ne comporte pas d’organe assurant le rôle de pompe.
La circulation résulte des mouvements du corps, des contractions des muscles, des contractions des fibres lisses des parois des vaisseaux lymphatiques, et le fait que les plus gros vaisseaux possèdent des valvules pour empêcher le reflux. Si les mouvements du corps ou l’activité physique s’intensifient, la lymphe circulera plus rapidement : il circule approximativement 100 ml de lymphe par heure dans le canal thoracique d’une personne au repos alors que durant un exercice, ce flux peut être 10 à 30 fois plus élevé.
Au contraire, l’immobilité prolongée entrave le drainage de la lymphe.
Il y en a deux :
- Le lymphœdème primaire est lié à une malformation constitutionnelle (ou dysplasie) du système lymphatique. Ces malformations peuvent être soit, des portions du système lymphatique manquantes (aplasie), soit un nombre de collecteurs lymphatiques inférieur à la normale (hypoplasie), une dilatation des vaisseaux lymphatiques ou des ganglions fibrosés.
Selon l’importance des anomalies il apparaît précocement : in utero, repérable à l’échographie, à la naissance (congénital), dans les années suivantes (précoce entre 2 et 35 ans) avec un pic de fréquence à la puberté ou plus tardivement (tardif après 35 ans). Approximativement, l’incidence est de 1 personne sur 10 000 avant 20 ans, avec une prédominance féminine (2/3 des cas). Il fait donc partie des maladies rares ou orphelines. Il atteint de façon prépondérante les membres inférieurs. Le lymphœdème est uni ou bilatéral, plus rarement associé à un lymphœdème des organes génitaux, des membres supérieurs ou de la face.
Il est soit familial, soit sporadique. Les formes sporadiques sont les plus fréquentes : 95% des cas. Les formes familiales sont de l’ordre de 5% des cas.
Le lymphœdème primaire n’est pas toujours une pathologie isolée, il peut être accompagné par d’autres malformations vasculaires ou non, de type cardiaques, neurologiques, endocriniennes, retard mental, qui en font la gravité : ce sont les lymphœdèmes syndromiques, bien étudiés depuis quelques années grâce aux progrès en génétique. (Syndromes de Turner, de Klinefelter, de Noonan, de Klippel-Trénaunay, de Parkes-Weber, des ongles jaunes, trisomies 21, 13,18, …).
Le lymphœdème peut aussi être accompagné de micro ou macro kystes lymphatiques présents dans les tissus mous ou osseux, mais aussi dans l’abdomen ou la cage thoracique. L’inflammation de ces kystes peut être très douloureuse et entraîner des désordres digestifs et pulmonaires.
Devant la complexité de ces formes il est souhaitable d’être pris en charge par un centre de référence ou de compétence.
- Le lymphœdème secondaire est dû à la destruction ou à l’obstruction du réseau lymphatique (curage ganglionnaire, exérèse chirurgicale, radiothérapie, obstruction par cellules tumorales ou filaires, traumatisme, évolution de certaines insuffisances veineuses).
Le lymphœdème secondaire des membres supérieurs, après un traitement d’un cancer du sein est le mieux étudié. La fréquence va de 5 à 28% dans les études les plus récentes, jusqu’à 50% dans les études datant de plus de 20 ans. Il peut s’accompagner d’un œdème du sein opéré et/ou du thorax.
La survenue d’un lymphœdème secondaire aux membres inférieurs après traitement d’un cancer n’est pas négligeable. La cause dominante est le traitement des cancers de la région pelvienne : cancer du col utérin, endomètre, ovaire, vulve, vessie, prostate, lymphomes, cancer du testicule.
L’obstruction du système lymphatique par des cellules cancéreuses provoque un lymphœdème très douloureux, il peut être révélateur d’un cancer ou d’une récidive cancéreuse.
Les données épidémiologiques concernant ces lymphœdèmes secondaires suite à des traitements pour cancer ne sont que partiellement connues actuellement.
Un lymphœdème peut aussi survenir à la suite d’un traumatisme, d’une compression ou d’une intervention chirurgicale.
Dans 54 pays dans le monde, 947 millions de personnes sont sous la menace de la filariose lymphatique et nécessitent une chimiothérapie préventive pour stopper la propagation de cette maladie. 120 Millions de personnes sont atteintes dans les régions tropicales et subtropicales ce qui en fait la première cause de lymphœdème secondaire dans le monde.
Evolutions et Complications
Lymphœdème primaire du membre inférieur
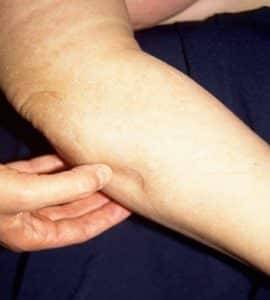
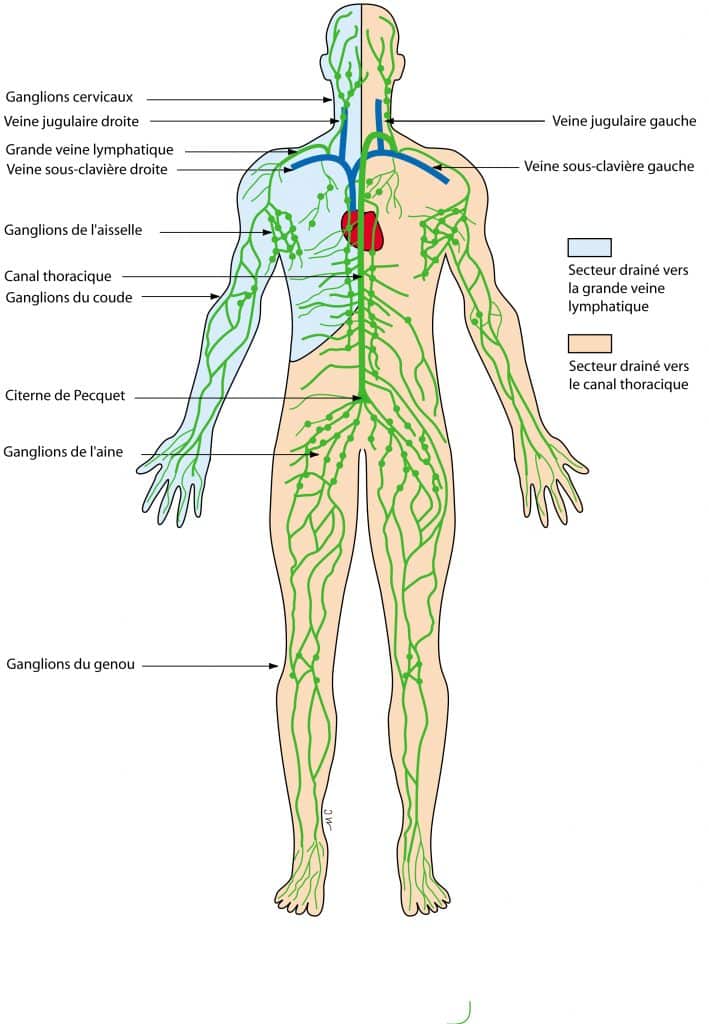
Le début commence par le pied et les orteils, l’œdème est variable, régressif la nuit, maximal en fin de journée donnant un aspect bombé, en verre de montre, du dos du pied et des orteils carrés. Le signe du godet est présent. Cette phase de début est progressive et spontanée ou parfois initiée par un traumatisme minime (entorse, piqûre d’insecte) ou une grossesse.
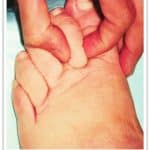
Puis, cet œdème progresse vers la cheville avec comblement rétro malléolaire, le mollet avec perte du galbe de la jambe et la cuisse. La consistance de l’œdème se modifie, il se fibrose, et il devient impossible de pincer la peau de la face dorsale du 2ème orteil, il s’agit du signe de Stemmer, qui n’existe dans aucune autre maladie.
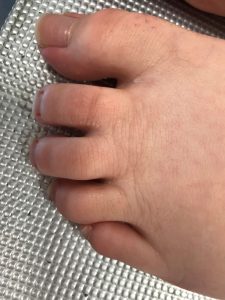
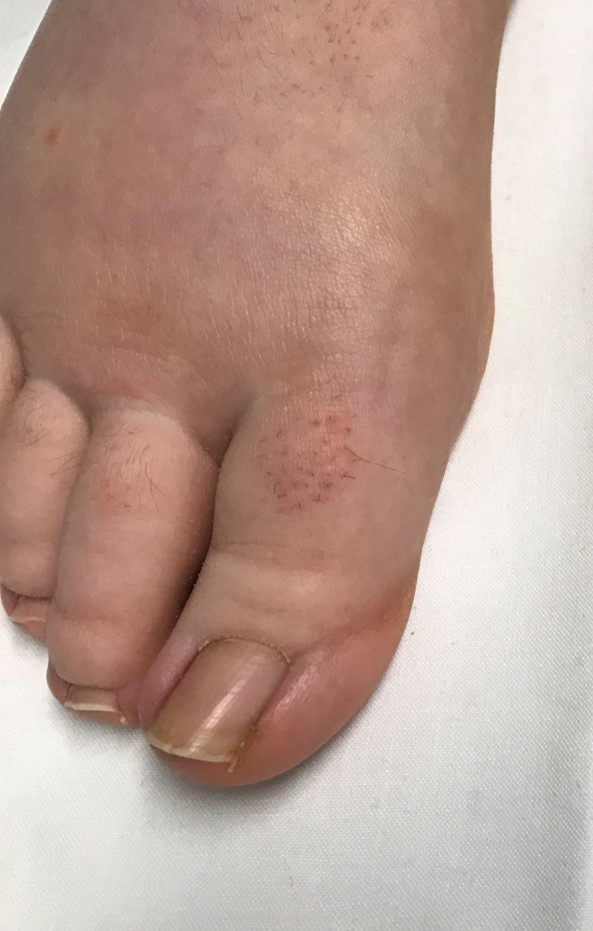
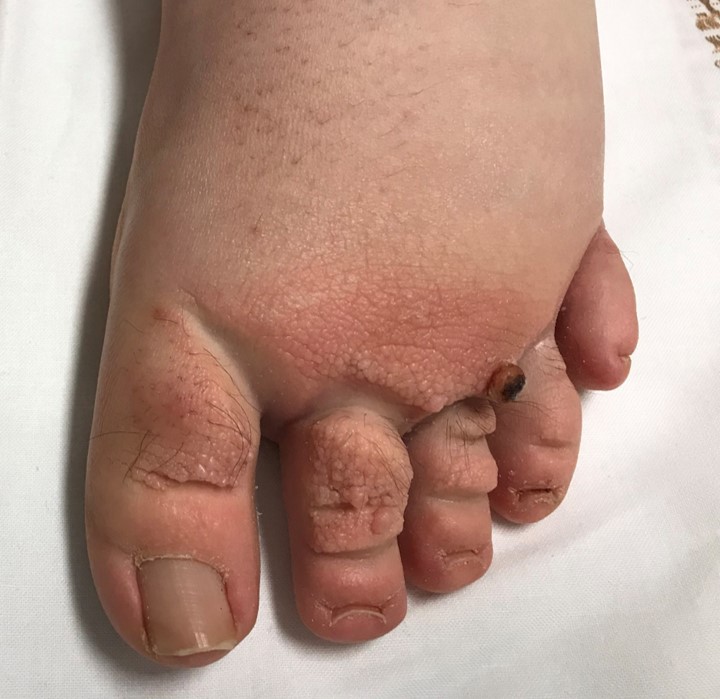
Au stade suivant, le volume s’accroît avec apparition de complications cutanées : la peau est épaissie, indurée avec présence de sillons cutanés transversaux, papillomes (aspect de verrues non virales) et vésicules lymphatiques à l’origine de lymphorrhée (coulée de lymphe).
Le signe du godet disparaît. L’évolution se fait vers l’hyperkératose : épaississement de la peau qui devient cornée, pouvant donner à l’extrême un aspect d’éléphantiasis.
Dans 10% des cas, le début commence à la racine de la cuisse.
Lymphœdème primaire du membre supérieur
Il est très rare, il est uni ou bilatéral et débute par la main.
Lymphœdème secondaire du membre inférieur
Après un temps de latence très variable après l’évènement causal, il débute en général, d’un côté, à la racine de la cuisse puis il descend plus ou moins rapidement vers le pied. Il n’y a pas de signe de Stemmer quand le pied n’est pas touché. Mais, il peut aussi débuter par le pied et être bilatéral d’emblée et s’accompagner, plus fréquemment que le lymphœdème primaire, d’un œdème des organes génitaux.
Lymphœdème secondaire du membre supérieur
Le délai de survenue après le traitement d’un cancer du sein est variable, allant de la période post-opératoire immédiate jusqu’à des dizaines d’années plus tard.
Il débute classiquement à la racine du membre pour descendre progressivement au poignet et/ou la main, mais il peut aussi débuter à la main.
L’accumulation de lymphe dans les tissus entraîne une modification de ceux-ci : la peau devient plus épaisse, des amas de graisse se forment, les macrophages stimulent la production de collagène et le développement d’une fibrose cutanée.
Les bactéries se multiplient et favorisent les poussées infectieuses, qui sont une source d’aggravation du lymphœdème.
Le lymphœdème peut évoluer plus ou moins rapidement. L’évolution naturelle se fait schématiquement en 3 stades :
- Stade I : accumulation de liquide riche en protéines s’atténuant à la surélévation. Lorsqu’on appuie avec le doigt l’œdème est dépressible car non fibreux : c’est le signe du godet.
- Stade II : l’élévation ne réduit plus le volume et il y a des transformations de la peau et des tissus sous-cutanés qui deviennent durs et cartonnés, la fibrose s’installe ainsi qu’un engraissement.
Ceci se traduit par le signe de Stemmer.
- Stade III : le volume du membre est très augmenté avec présence de troubles trophiques : hyperkératose, vésicules et verrues lymphatiques.
La plus fréquente est la poussée infectieuse : il s’agit d’un érysipèle dû à un germe : le Streptocoque β hémolytique, et qui doit être rapidement traité par des antibiotiques.
(Recommandations HAS : Prise en charge des infections cutanées bactériennes courantes ).
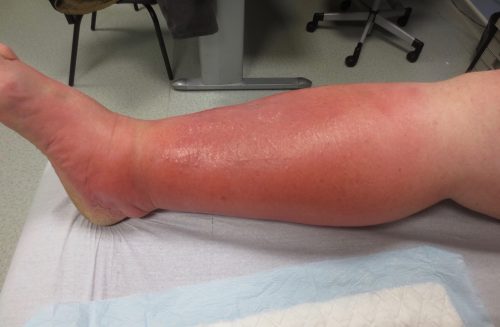
En effet, les épisodes infectieux aggravent le lymphœdème.
La porte d’entrée est souvent une mycose des plis cutanés ou des espaces interdigitaux, mais il peut s’agir d’une coupure ou d’une plaie.
Le membre atteint ou le sein devient chaud et douloureux et augmente de volume. Ceci peut s’accompagner de signes généraux comme : frissons, tremblements, fièvre et altération de l’état général.
Les complications artérielles et veineuses ne sont pas rares, en particulier au cours d’un lymphœdème secondaire : il peut s’agir d’une thrombose veineuse profonde, ou d’une claudication artérielle due aux rayons ou associée à une artériopathie athéromateuse.
Plus rares sont les atteintes neurologiques sous forme de cruralgies et/ou sciatiques et qui peuvent être liées à une reprise du processus tumoral nécessitant des explorations complémentaires spécifiques mais aussi à des lésions nerveuses causées par la radiothérapie.
Enfin très rares, sont les complications tumorales malignes survenant dans les 2 types de lymphœdèmes. La plus fréquente est l’angiosarcome de Stewart-Treves, tumeur vasculaire maligne qui doit être différenciée des métastases cutanées. D’autres types de tumeurs peuvent se développer tels : maladie de Kaposi, carcinomes épidermoïdes, lymphomes malins, mélanome.
Les œdèmes de cause générale d’origine cardiaque, rénale, hépatique, hypoprotidique, d’insuffisance veineuse ou d’insuffisance thyroïdienne sont accompagnés par des signes des affections qui les génèrent, le signe de Stemmer est absent : il est donc assez facile d’éliminer un lymphœdème dans ces situations.
Une insuffisance veineuse chronique peut générer à terme un lymphœdème fonctionnel.
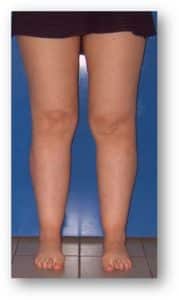
Le diagnostic différentiel le plus fréquent se fait avec le lipœdème ou lipodystrophie.
Il s’agit d’une anomalie constitutionnelle du tissu graisseux qui se dépose à la face externe des cuisses, interne des genoux et des jambes entraînant une déformation inesthétique des membres inférieurs généralement de façon symétrique. Les pieds sont normaux et le signe de Stemmer est absent. Les femmes sont touchées quasi exclusivement avec une composante familiale. Le pincement de la peau, qui reste souple est douloureuse (cellulalgies). La palpation ressent des formations nodulaires. Une insuffisance veineuse est souvent associée.
L’œdème survient après une station debout prolongée et en fin de journée. Il a tendance à augmenter au cours de la vie, avec un surpoids, accompagné de douleurs, et après une longue évolution, le système lymphatique est atteint avec apparition d’un lymphœdème pouvant se compliquer d’érysipèle.
Examens complémentaires et traitements
En général la clinique suffit pour faire le diagnostic d’un lymphœdème mais certaines situations nécessitent le concours d’explorations complémentaires qui sont la lymphoscintigraphie isotopique, l’échodoppler veineux et artériel, l’IRM et le scanner.
La lymphoscintigraphie isotopique (en savoir plus) est une méthode d’exploration fonctionnelle mais non anatomique. Elle permet :
- Le diagnostic de cas difficiles : en particulier les œdèmes débutants tardifs.
- L’appréciation de la fonction lymphatique dans le membre controlatéral.
- L’estimation du degré d’atteinte lymphatique.
- Le suivi de l’évolution.
- Le diagnostic différentiel avec le lipœdème et la recherche d’une association lymphœdème et lipœdème.
L’échodoppler veineux confirme ou infirme la présence d’une thrombose veineuse profonde qui peut compliquer un lymphœdème et qu’il convient d’évoquer en cas de douleurs et d’augmentation de volume. Il permet aussi de faire le bilan d’une insuffisance veineuse ou de malformations vasculaires associées.
Le scanner et l’IRM ont des indications plus limitées pour la recherche de kystes lymphatiques, lorsqu’il y a une résistance inexpliquée au traitement ou pour estimer l’engraissement qui pourra donner lieu à une chirurgie (lipoaspiration). Ces examens peuvent être couplés à une lymphoscintigraphie dans certains cas ce qui donnera plus de renseignements sur la fonctionnalité et l’anatomie.
Bilan de l’état artériel
La thérapeutique majeure d’un lymphœdème étant la compression médicale, il est impératif de connaître l’état artériel des membres inférieurs du patient pour choisir la compression adaptée. L’interrogatoire recherche une claudication intermittente, l’auscultation un souffle sur le trajet vasculaire du membre. La palpation des pouls est difficile en cas de lymphœdème, il est donc souvent nécessaire de réaliser un échodoppler artériel pour rechercher et évaluer la gravité d’une artériopathie.
En cas de survenue tardive d’un lymphœdème
Il est nécessaire de faire un bilan à la recherche d’une compression du système lymphatique par une tumeur bénigne ou maligne.
- Faire diminuer le volume du membre,
- Retrouver sa mobilité,
- Empêcher les complications.
- Des drainages lymphatiques manuels quotidiens ou rapprochés,
- Des mobilisations tissulaires,
- La pose de bandages réducteurs,
- Une gymnastique sous bandages,
- Une mise en place de conseils d’hygiène de vie personnalisés.
 Dans un deuxième temps, il faudra stabiliser le volume du membre, éviter les récidives et retrouver une fonction normale. Ceci se fait par des drainages lymphatiques manuels plus espacés et le port d’une orthèse de compression adaptée (bas, collant, manchon), qui sera renouvelée régulièrement sous la surveillance d’une équipe spécialisée. Dans la majorité des cas ces orthèses doivent être réalisées sur mesures, ces mesures sont prises impérativement par des orthésistes ou des pharmaciens-orthésistes formés.
Le traitement médical consiste à traiter les complications infectieuses, mais également les affections associées au lymphœdème. Il n’y a pas actuellement de médicament spécifique du lymphœdème. Des formes très précises de lymphœdème primaire, après évaluation et surveillance dans les centres de références et de compétences peuvent bénéficier d’un traitement par Sirolimus.
Le traitement chirurgical est limité et consiste en :
Dans un deuxième temps, il faudra stabiliser le volume du membre, éviter les récidives et retrouver une fonction normale. Ceci se fait par des drainages lymphatiques manuels plus espacés et le port d’une orthèse de compression adaptée (bas, collant, manchon), qui sera renouvelée régulièrement sous la surveillance d’une équipe spécialisée. Dans la majorité des cas ces orthèses doivent être réalisées sur mesures, ces mesures sont prises impérativement par des orthésistes ou des pharmaciens-orthésistes formés.
Le traitement médical consiste à traiter les complications infectieuses, mais également les affections associées au lymphœdème. Il n’y a pas actuellement de médicament spécifique du lymphœdème. Des formes très précises de lymphœdème primaire, après évaluation et surveillance dans les centres de références et de compétences peuvent bénéficier d’un traitement par Sirolimus.
Le traitement chirurgical est limité et consiste en :
- Ablation de verrues lymphatiques à l’origine de lymphorrhées, qui sont elles-mêmes des sources d’infection
- Résection d’excédent cutané après réduction par kinésithérapie et bandages et qui gêne la mise en place d’une orthèse de compression
- La lipoaspiration de l’excédent graisseux après un traitement réducteur par bandages rigoureux et évalué par IRM.
- Des techniques microchirurgicales, comme la transplantation ganglionnaire et la réalisation d’anastomoses lympho-veineuses sont en cours d’évaluation.
Conséquences des lymphœdèmes
- Retentissement sur la santé par des complications infectieuses, rhumatologiques, neurologiques, douloureuses, invalidantes…
- Handicap physique au travail nécessitant une insertion ou une réinsertion, un aménagement du poste de travail ou d’horaire de travail, voire une réadaptation à un nouveau poste ou à un nouveau métier ou un aménagement de poste à temps partiel avec principal souci d’éviter l’aboutissement à des licenciements.
- Altération de l’image corporelle en raison de la difformité visible, parfois majeure peut provoquer une perte d’estime de soi, un sentiment de manque d’attrait, voire de dégoût, d’abandon, générant dépression, anxiété, troubles du sommeil, troubles sexuels et détresse psychologique pouvant conduire à un isolement social.
- La qualité de vie est fortement réduite mais ne dépend pas forcément de l’importance du lymphœdème.
- Retentissement économique : Manque à gagner lié au handicap au travail, les absences pour complications et traitements, frais de déplacements, frais d’hébergement, frais pour l’accompagnant les centres de consultation étant rares sur le territoire.
Les cas graves nécessitent une hospitalisation pour réduire le volumineux œdème ou pour traiter les complications infectieuses. - Le traitement d’un lymphœdème coûte cher et ce d’autant plus qu’il est à un stade tardif. De nombreux matériaux de bandages ne sont pas remboursés, les manchons et bas de compression le sont insuffisamment : le reste à charge est très important. (Consultez l’article « Résultats de l’étude Lymphorac« )
Parfois difficulté pour le patient à faire valoir ses droits auprès de l’Assurance Maladie et la MDPH - Répercussions du lymphœdème des enfants qui sont mieux connues grâce aux Journées organisées au CHU de Montpellier avec AVML depuis 12 ans et des camps internationaux sous l’égide de l’IFL et qui sont nombreuses : défis sans répit pour assumer l’autogestion de leur maladie, frustrations liées à leur différence augmentant au cours de la croissance avec nécessité d’un soutien émotionnel mais aussi impact sur les parents avec difficulté d’acceptation de la maladie de leur enfant, ou sentiment de culpabilité, d’injustice, de détresse, de colère et crainte de ne pas faire ce qu’il faut et pour l’avenir de leur enfant
Au total, il y a un important retentissement sur la vie familiale, économique, sociale, professionnelle et psychologique avec problème d’acceptation de cette maladie chronique et difficulté à gérer tous les aspects de la maladie.
Le rôle d’une association de patients telle qu’AVML est ici essentiel : elle va écouter, rassurer, redonner du courage, contribuer à l’apprentissage des conseils d’hygiène de vie, organiser des ateliers d’auto soins pour amener les patients à se responsabiliser et à participer activement à leur prise en charge.
Découvrez également nos préconisations, nos ressources
et des témoignages pour bien vivre avec votre maladie.